درمان تومور مغز
تومورهای مغزی (صرف نظر از اینکه اولیه بوده و یا متاستاتیک، خوش خیم بوده و یا بدخیم) از طریق جراحی، پرتودرمانی و یا شیمی درمانی و یا حتی ترکیبی از آنها مورد معالجه قرار می گیرند. در حالی که پرتودرمانی و شیمی درمانی در خصوص تومورهای بدخیم، تومورهایی که همچنان قسمتی از آنها باقی مانده و یا تومورهایی به کار می رود که ممکن است حتی بعد از برداشتن آنها مجددا رشد کنند، اما در نهایت تصمیم گیری پیرامون نحوه درمان بستگی به عوامل مختلفی داشته و در هر موردی هم متفاوت از دیگری می باشد. هر شیوه درمان خطرات و اثرات جانبی خود را دارد.
جراحی: بعنوان یک اصل پذیرفته شده برداشت تقریبی و یا کامل یک تومور مغزی آن هم از طریق جراحی برای بیمار مفید می باشد. اما چالش جراح مغز و اعصاب برداشت تومور مغزی است تا جایی که امکان داشته آن هم بدون اینکه به بافت های مهم مغزی که در عملکرد عصبی (توانایی در حرف زدن، راه رفتن و …) موثر می باشند، آسیبی برسد. اگر چه جراحان حاذق مغز و اعصاب در ایران بسیاری از تومور های مغزی را تحت عمل جراحی قرار می دهند ، با این وجود به دلیل وضعیت خاص مکانی و چسبندگی برخی تومورهای مغزی به اعصاب جانبی، بکارگیری تکنولوژ ی های جراحی میکروسکوپیک و روباتیک ضروری است . بنابراین به دلیل محدودیت تکنولوژیک در ایران ، برخی بیماران برای درمان جراحی تومور مغزی به کشور ترکیه اعزام میشوند. نمونه برداری استریوتاکتیک از روش های معمولی است که ممکن است قبل از باز کردن جمجمه برای نمونه برداری از بافت توده مورد استفاده قرارگیرد.
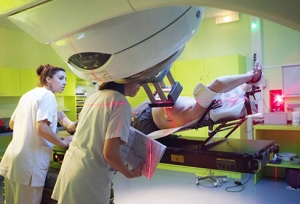
پرتو درمانی: در روش پرتو درمانی از اشعه ایکس با انرژی بالا استفاده می شود تا بدین طریق سلول های سرطانی و غیر عادی کشته شده و اندازه تومور نیز کوچکتر گردد. اگر از طریق جراحی نتوان تومور را نابود نمود، ممکن است از روش پرتو درمانی برای این کار استفاده شود. روش های پرتودرمانی در ایران قابل انجام است مع الوصف به دلیل عوارض جانبی این روش ، در حال حاضر تکنیک های رادیدو تراپی تطبیقی سه بعدی توصیه می شود.
روش رادیوتراپی تطبیقی سه بعدی IMRT :
پرتودرمانی طولانی مدت با استفاده از روش های جدید کاهش یافته است. از این رو در کنار روش هایی نظیر رادیوتراپی تطبیقی سه بعدی از آی.ام.آر.تی IMRTکه شیوه جدیدتر رادیوتراپی تطبیقی سه بعدی است، استفاده می گردد .ای ام آرتی بین 6 تا 30 جلسه ( با توجه به نوع ، اندازه تومور و محل آن) انجام میشود. متاسفانه به دلیل محدودیت های موجود ، این تکنولوژی پیشرفته در ایران در دسترس نمی باشد و بیماران توسط شرکت مدیکال توریسم اسما سیر به مراکز مجهز در بیمارستان های ترکیه اعزام می شوند.
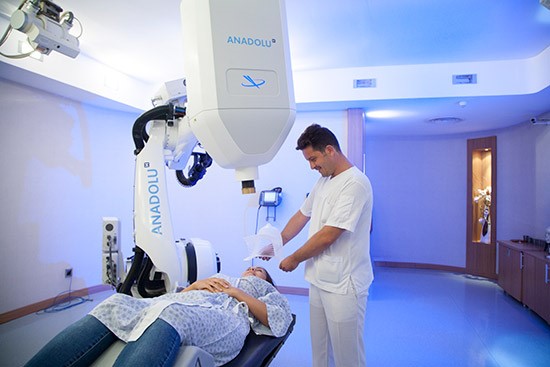
درمان با پرتوی شتاب پروتون:
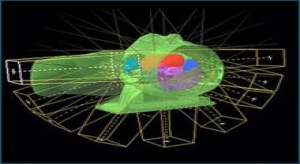
در این روش از نوع خاصی از پرتوهای پروتونی استفاده می شود که فرمی از رادیواکتیو می باشند. این پرتوها مستقیما به تومور تابیده می شوند. مزیت این روش آسیب کمی است که به بافت های اطراف تومور وارد می گردد. جراحی تشعشعی استریوتاکتیک نظیر گامانایف GamaKnife ، سایبرنایف CyberKnife ، هستند. در روش ها ی درمان تومور با استفاده از گامانایف و یا سایبرنایف ، عمل جراحی باز ضرورت ندارد و بیمار در یک تا پنج جلسه بصورت سرپایی تحت درمان قرار می گیرد. با تاثیر بکارگیری روش سایبر نایف CyberKnife و گامانایف GamaKnife بر روی سلو ل های تومور مغز ، سلول های تومور مغز به تدریج استحاله شده و از بین می روند. در روش درمان تومور مغز با استفاده از سایبر نایف و یا گامانایف با استفاده از تصویر برداری و تکنولوژی کامپیوتری پرتوهای تابشی فقط به بافت مورد نظر تومور مغز تابانده می شوند و سلول های بافت جانبی تومور مغز که سلول های سالم محسوب می شوند، کمتر آسیب پذیر می شوند. متاسفانه این تکنولوژی ها در حال حاضر در ایران وجود ندارد و بیماران از طریق شرکت مدیکال توریسم اسماسیر به مراکز مجهز و پیشرفته گامانایف و سایبر نایف در کشور ترکیه (استانبول) نظیر بیمارستان های آنادولو و یا آجی بادم اعزام می شوند.
شیمی درمانی:
شیمی درمانی به عنوان روشی موثر در درمان برخی از تومورهای مغزی کودکان نظیر لنفوم و الیگودندروگلیوم به کار گرفته می شود. در حالی که ثابت شده است، شیمی درمانی وضعیت بقای بیماران مبتلا به بدخیم ترین تومورهای مغزی را بهبود می بخشد، اما این روش تنها در 20 درصد از بیماران موثر واقع می شود. پزشکان نیز قبل از آغاز دوره درمان قادر به پیش بینی این موضوع نمی باشند که چه بیمارانی نسبت به شیمی درمانی واکنش مثبت نشان داده و از آن نفع خواهند برد. از این رو برخی از پزشکان به دلیل اثرات جانبی شیمی درمانی ( زخم ریه، ضعف سیستم ایمنی بدن، دلدرد و … ) از این روش استفاده نمی کنند.

شیوه های درمانی در دست تحقیق:
در حال حاضر روش های درمانی بسیاری در دست تحقیق می باشند (به ویژه در رابطه با تومورهایی که پیش بینی نتیجه درمان آنها از طریق شیوه های درمانی متداول امکان پذیر نمی باشد). اینکه شیوه های درمانی جدید مثمرثمر واقع خواهند شد یا نه هنوز نامشخص می باشد. این شیوه های درمانی بر اساس پروتکل های خاصی انجام می گیرند که در آن از روش هایی نظیر روش درمانی ضد رگ زایی (Angiogenesis ) ژن درمانی (Gene Therapy) ، تمایز درمانی( Differentiation Therapy ) ، استفاده از سلول های بنیادی ( Stem Cell Therapy) و استفاده از سم های هدف دار ( Target Therapy) نیز بهره گرفته می شود. روش درمان ترکیبی نیز ممکن است با کمترین اثرات جانبی موثر واقع گردند. در برخی کشورها مثل ترکیه ، بیمارستان های آنادولو و آجی بادم از امکانات تشخیصی و درمانی مجهز و پیشرفته در زمینه تارگت تراپی، سل تراپی، ژن تراپی و تمایز درمانی وجود داردکه بیماران متقاضی توسط شرکت مدیکال توریسم اسما سیر به این مراکز اعزام می شوند.
روشهای تشخیص تومور مغز در بیمارستان آنادولو ترکیه
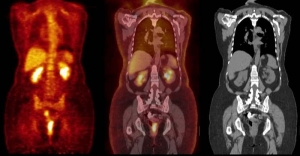
با استفاده از تکنولوژی های پیچیده تصویر برداری می توان مکان و همچنین رشد تومور را مشخص کرد. ابزارهای تشخیص عبارتند از: توموگرافی و اسکن کامپیوتری (CT Scan ) ، تصویر برداری با رزونانس مغناطیسی ام آر آی (MRI) ، نمونه گیری از بافت تومور قبل از عمل و یا پس از عمل جراحی مغزی ، طیف سنجی تشدید مغناطیسی (MRS) در بررسی مشخصات شیمییایی تومور و توموگرافی تابش پوزیترون (پت سی تی اسکن اسکن) PET/CT Scan در شناسایی تومورهای مغزی در حال رشد . روش تشخیصی تابش پوزیترون (PET Scan )، یک روش تشخیصی ضروری در تعیین میزان رشد و تعیین متاستازهای احتمالی تومور ها است که در همه کشور های پیشرفته بکارگیری می شود. اگر چه در ایران نیز دو مرکز انجام این تست تشخیصی وجوددارد ، با این وجود به دلیل وجود دستگاههای جدید و پزشکان متخصص، بیماران از طریق شرکت مدیکال توریسم اسما سیر به مراکز مجهز در کشو ترکیه اعزام میشوند.
گاهی اوقات تنها راه تشخیص قطعی یک تومور نمونه برداری می باشد. جراح مغز و اعصاب نمونه برداری را انجام می دهد و پزشک آسیب شناسی نیز با تعیین اینکه تومور خوش خیم بوده و یا بدخیم و همچنین مشخص کردن درجه بندی آن شخیص نهایی را ارائه می دهد.
درمان در بیمارستان آنادولو | طبقه بندی تومورهای مغز
تومورهای مغز که بطور اولیه در مغز یا دربافت های نزدیک به آن شروع می شوند عبارتند از . تومور های غشاهای پوشش دهنده مغز (مننژ)، اعصاب جمجمه، غده هیپوفیز یا غده پینه آل ایجاد می شوند.
انواع مختلفی از تومورهای اولیه مغز وجود داردکه عبارتند از:
1- گلیوم ها (Glioma) : این تومورها در مغز یا نخاع و از سلول های عصبی (نورون ها) و یا سلولهای پوششی عصبی شروع می شود و شامل آستروسیتوم ها، اپاندیوموما، گلیوبلاستوما، اولیگوآستروسیتوم ها و اولیگودندروگلیوم ها می شود
2- مننژیوما (Meningioma) : مننژیوم یک تومور است که از غشاهای مغز و نخاع (مننژ) منشاء می گیرد. اکثر مننژیوم ها در مراحل اولیه که اندازه تومور کوچک است و اثر فشاری روی بافتهای اطراف ندارند، غیرقابل تشخیص هستند . مننژیوم بعنوان یک تومور خوش خیم ، در مراحل اولیه تشخیص به خوبی با روش هایی مثل سایبر نایف و یا گامانایف کنترل می شوند.
3- نورون های صوتی(Schwannomas) : این تومورهای خوش خیم، روی عصبی که کنترل توازن و شنوایی را از گوش داخلی کنترل می کند، ایجاد می شود.
4- آدنوم های هیپوفیز( Pituitary adenoma ) این نوع تومورها ، اغلب تومورهای خوش خیم هستند که در غده هیپوفیز در مغز ایجاد می شوند. این تومورها می توانند هورمون های هیپوفیز را مثل هورمون پرولاکتین، با مقدار زیاد ترشح کنند و به این ترتیب با اثرات وسیع در سراسر بدن، سیستم بدن فرد را تحت تاثیر قرار می دهد.
5- ملانو بلاستوما (Medulloblastom) : این نوع گلیوم، شایع ترین تومورهای سرطانی در کودکان است.
6- مدولابلاستوما Medulloblastoma)) : رشد اولیه این تومور بیشتر در قسمت پشتی مغز شروع شده و از طریق مایع نخاعی گسترش می یابد. شیوع این تومورها در بزرگسالان کمتر است.:
7- نوروکتودرمال (PNET ) تومورهای اولیه نوروکتودرمال (PNETs) تومورهای سرطانی هستند که در سلول های جنینی مغز شروع به رشد می کنند. آنها می توانند در هر نقطه از مغز رشد کنند.
8- کرانیوفارنژیوما ( Craniopharyngioma) : رشد این تومور در اطراف غده هیپوفیز شروع می شود. همانطور که به آرامی رشد می کند، می تواند بر غده هیپوفیز و دیگر ساختارهای مغز تاثیر بگذارد.
سازمان بهداشت جهانی به منظور نشان دادن میزان بدخیمی و یا خوش خیمی یک تومور، سیستمی را طراحی کرده است که بر اساس ویژگی های بافت شناسی تومور، آن را درجه بندی می کند.
سازمان بهداشت جهانی-درجه بندی تومور های مغز | |||
| انواع تومورها | مشخصات | درجه بندی |
آستروسیتومای پیلوسیتیک کرانیوفارنیژیوم گانگلیوسیتوما گانگلیوگلیوما
| • حداقل بدخیم ( خوش خیم) • احتمال درمان از طریق جراحی • غیر نفوذی • بقای طولانی • رشد آهسته |
درجه بندی اول |
درجه پایین |
آستروسیتمای نفوذی پینئوسیتوما الیگودندروگلیوم خالص | •دارای رشدی نسبتا آهسته • تا حدی نفوذی • امکان بروز مجدد اینبار به شکل درجه بالا |
درجه بندی دو | |
آستروسیتمای آناپلاستیک اپندیمومای آناپلاستیک آناپلاستیک الیگودندروگلیوم | • بدخیم • نفوذی • امکان رشد مجدد اینبار به شکل درجه بالا |
درجه بندی سه |
درجه بالا
|
گلیوبلاستوم مولتی فرم پینئوبلاستوما مدولو بلاستوما اپندیموبلاستوما | • خیلی بدخیم • رشد سریع و تهاجمی • نفوذ گسترده • امکان رشد مجدد • در معرض نکروز (بافت مردگی) |
درجه بندی چهار | |
هزینه درمان گامانایف
اگر چه هزینه های درمانی در کشور ترکیه بیشتر از کشور ایران است ، اما در برخی موارد خصوصا آزمایشات تشخیصی و درمان های سرطان نظیر بکارگیری درمان با تکنولوژی گامانایف ، تکنولوژی رادیو سرجری سایبرنایف ،شتاب دهنده های خطی تروبیم IMRT ، اعزام بیمار به ترکیه و شهر های استانبول و آنکارا اجتناب ناپذیر می شود. بنابراین اطلاع از هزینه های برای پیش بینی مقدار ارز مورد نیاز ضروری خواهد بود. باید به این نکته توجه داشت که هزینه های درمانی در کشور ترکیه بر اساس نرخ درمانی بیماران بین الملل و دربیمارستان های خصوصی محاسبه میشود و سیستم بیمه آن کشور(ترکیه) شما را در تامین هزینه ها پشتیبانی نمی کند.
با این وجود تلاش های ما در شرکت اسما سیر باعث شده که برخی نرخ های هزینه در بیمارستان های ترکیه برای ایرانیان تعدیل شود و حتی در برخی موارد و با توجه به شرایط بیمار و بیماری ،تخفیف های اختصاصی برای هموطنان نیز اخذ گردد. ما در شرکت اسما سیر بعنوان کارگزار رسمی بیمارستان های مشهور ترکیه در ایران ، نظیر مرکز درمانی آنادولو ، گروه بیمارستانهای آجی بادم ، لیو هاسپیتال و امریکن هاسپیتال ، هیچگونه وچهی از بیماران اعزامی بایت خدمات اخذ پذیرش و تنظیم پرونده پزشکی دریافت نمی کنیم و بیماران مستقیما به بیمارستان مربوطه هزینه ها را پرداخت می کنند. با این وجود ما بعنوان حامی بیمار اعزامی ، بر روند پذیرش و مداخله درمانی و هزینه های مترتب بر ان نظارت و کنترل می کنیم تا حقوق هموطنان عزیزمان حفط گردد.
هزینه خدمان درمانی در ترکیه با توجه به نوع خدمات متفاوت است و با توجه به مشکل هر بیمار، اقدامات درمانی مشخص و هزینه نسبی به وی اعلام می شود. با این وجود نرخ برخی از خدمات تشخیصی و درمانی مشخص و ثابت است. برای مثال:
هزینه انجام گامانایف در ترکیه 6500 دلار.
هزینه سایبر نایف بین 7500 دلار تا 8000 دلار .
هزینه IMRT بین 9000 تا 12000 دلار.
هزینه MRI تر ی تسلا 500-750 دلار.
هزینه ویزیت پزشک متخصص بین 80-120 دلار.
هزینه Pet Scan بین 1000-1100 دلار.
این ارقام جهت اطلاع شما اعلام شده است و با توجه به وضعیت شما و وضعیت بیماری ، تخفیف های مناسب توسط ما اخذ می گردد. ما در کنار شما هستیم.
همکاران ما در شرکت اسما سیر آماده ارائه خدمات مشاوره رایگان، تعیین هزینه ها و اعزام بیمار به بیمارستان آنادولو می باشند . با ما در تماس باشید .
ایران : 09372333599 واتس آپ ، تلگرام- موبایل تلفن 77514998 (021)
ترکیه : 905389682298+ واتس آپ ، موبایل
دکتر سهیل نجفی مهری
درمان سرطان
انواع روش های درمان سرطان
در علم پزشکی نوین راهکارهای مختلفی برای درمان سرطان وجود دارد. که با توجه به نوع سرطان ، علائم و عوارض و متاستاز این درمان ها می تواند متفاوت باشد.
شیمی درمانی Chemotherapy , Chemo : این روش درمانی سرطان ، از گسترش سلولهای سرطانی پیشگیری نموده، رشد آنها را متوقف کرده و یا سلولهای سرطانی را از بین میبرد. این روش عوارضی هم دارد زیرا سلولهای بدن که رشد سریع دارند را نیز از بین میبرد، مانند سلولهای خون، دهان، سیستم گوارش و فولیکولهای مو. بیش از ۱۰۰ نوع داروی شیمیدرمانی وجود دارد توجه به نوع سرطان برای بیمار انتخاب می شود. داروهای شیمی درمانی بهصورت قرص، کپسول، کرم مالیدنی، تزریق وریدی در خانه یا بیمارستان تجویز میشوند.
تابش پرتو خارجی External Beam Radiation (پرتو درمانی Radiotherapy): در این روش با ذرات پرانرژی (ذره تابی یا پروتون تابی) یا امواج (اشعه ایکس ، گاما) به سلولهای سرطانی حمله میکنند. در این روش مانند شیمیدرمانی به سلولهای بخشی از بدن حمله میکنند نه تمام قسمتها. این پرتوها از یک دستگاه خارج از بدن و از طریق یک بیم Beam به سلول های سرطانی تابیده میشوند. دستگاههای پرتو درمانی خارجی ، بر اساس تکنولوژی آنها و روش های تابش اشعه و نوع اشعه های تابشی ، طبقه بندی میشوند.
- دستگاههای نسل قدیمی TRX که بر اساس تابش خطی اشعه ایکس به تومور سرطانی طراحی شده اند .معمولا کاربرد این روش با دستگاههای مدل قدیمی تر عوارض جانبی برای سلول های جانبی و سیستم عمومی بیمار ایجاد می کنند.
- دستگاههای نسل جدیدتر یعنی Intensity-modulated radiotherapy) IMRT) که از سال 2000 میلادی مورد استفاده قرار گرفته اند ضمن استفاده از تکنولوژی شتاب دهنده خطی ، با استفاده توام از تصویر برداری های ام ار آی و یا سی تی اسکن، از دقت بیشتری برخوردا بوده و عوارض کابرد اشعه را بر سلو لهای سالم بیمار به حداقل می رساند.
- دستگاههای نسل شتاب دهنده های خطی سه بعدی ( بااستفاده از اشعه رادید اکتیو گاما ، و یا پرون های شتابنده) ، شامل گامانایف ، و سایبرنایف
- متاسفانه به دلیل تحریم های موجود، نسل های جدید رادیدتراپی در ایران وجود ندارد و لازم است بیماران برای دریافت رادیدتراپی با دستگاهای شتاب دهنده خطی (IMRT ، گامانایف Gamanife ، سایبرنایف Cybernife) به سایر کشور ها ارجاع شوند. کشور ترکیه در بیمارستانهای مجهز خود دارای این تکنولوژی های برتر هستند و بیمارناز طریق شرکت اسماسیر به این مراکز ارجاع می شوند.
تابش داخلی Internal Radiation : این روش را براکی تراپی Brachytherapy مینامند. در این روش در محل تومورها ایمپلنتهای رادیواکتیو که به اندازه دانه برنج است قرار میدهند. این امواج سلولهای سرطانی را از بین میبرند. در این روش بیمار برای مدتی دارای امواج رادیواکتیو است بنابراین باید از تماس با دیگران خودداری کند. در براکی تراپی از یک نوع انرژی به نام تابش یونیزان برای کشتن سلول های سرطانی وکوچک کردن تومور استفاده می شود. برخلاف درمان با تابش خارجی که در آن منبع تابش اشعه ایکس پر انرژی ، که در بیرون از بدن بیمار قرار می گیرد، براکی تراپی مستلزم قرار گیری مواد رادیواکتیو مستقیماً داخل تومور ویا در مجاور آن است.
جراحی باز Open Surgery : اگر در ناحیه خاصی تومور دارید بهترین روش ممکن جراحی است. این روش نمیتواند سرطانهایی که به قسمتهای دیگر گسترش یافته یا سرطان خون را درمان کند. بنابراین قسمتی از بدن برش خو رده و تومور تا جای ممکن خارج میشود. ممکن است گرههای لنفی و اجزای دیگر هم برای آزمایش خارج شوند. این روش جراحی باز نام دارد
جراحی لاپاراسکوپی Minimally Invasive Surgery : هدف این روش همانند جراحی باز است: خارج کردن تومور و گرههای لنفی در صورت نیاز. اما بهجای یک برش بزرگ برشهای کوچک انجام میشود. سپس یک لوله به همراه دوربین کوچک در یکی از برشها قرار داده میشود تا پزشک درون بدن را ببیند، در برشهای دیگر نیز لوازم وارد میشود. زمان ریکاوری این روش از جراحی باز کوتاهتر است.
جراحیهای دیگر:
- جراحی سرمایشیCryosurgery با استفاده از نیتروژنهای خیلی سرد یا گاز آرگون سلولهای سرطانی را منجمد میکند. در این روش سرطانهای ابتدایی پوست، رتیونوبلاستوما یا لکههای سرطان مانند پوست یا دهانه رحم.
- درمان فتودینامیک Photodynamic therapy نوعی درمان است که از داروهایی استفاده میشود که به نوع خاصی از نور واکنش نشان میدهند. زمانی که دارو مصرف میشود و آن نور خاص به تومور تابیده میشود، داروها فعال میشوند. در این فعالیت سلولهای سرطانی که در نزدیکی محل تابش هستند از بین میروند.
- در لیزر درمانی Laser surgery اشعههای بلند لیزر را به پوست میتابانند. این روش برای نقاط کوچک مناسب است. لیزر معمولاً تومور را کوچک میکند.
پیوند مغز استخوان Stem Cell Transplant : این سلولها سلولهای خونی و استخوان هستند که به اندازه کافی رشد نیافتهاند و بالغ نشدهاند. پزشک این سلولها را جایگزین سلولهای خون میشوند که در روشهای دیگر از بین رفتهاند. در این صورت میتوانید آن درمانها را در حجم بیشتر انجام دهید. گاهی اوقات این سلولها میتوانند سلولهای سرطانی را یافته و از بین ببرند. میتوانید همانند پیوند خون پیوند مغز استخوان را انجام دهید.
پزشکی دقیق Precision Medicine : پزشکی دقیق (PM) یک مدل پزشکی است که برای هر فرد بطور اختصاصی و سفارشی ، مراقبت های بهداشتی و روش درمان طراحی می گردد، در واقع درمان هر بیمار با تصمیمات پزشکی، درمان ها، شیوه ها و یا محصولاتی که برای فرد بیماراو و بر اساس خصوصیات فردی ، فیزیولوژیک و ژنتیک طراحی شده اند انجام میشود. در این روش درمانی جدید با مطالعه بر روی ساختار ژنتیکی فرد بهترین درمان را مشخص میکند. از ژنتیک فرد مدلی تهیه شده و بر روی آن درمان صورت میگیرد. بنابراین روش درمان کمی دقیق تر است. این روش برای درمان تمام بیماریها استفاده نمیشود و برخی از بیماران بر اساس روش های نوین لابراتواری بالینی جدید ، از آن بهره میبرند.
درمانهای هدفمند Targeted Therapies: این درمانها در کنار درمانهای دیگر استفاده میشود. این داروها داروهای قوی، همانند شیمیدرمانی هستند، اما بهجای از بین بردن سلولهایی که سریع رشد میکنند، لابهلای سلولهای سرطانی قرار گرفته و آنها را متمایز میسازند. این داروها میتوانند مانع خونرسانی رگها به بافت سرطانی شده و یا سیگنالهای پیامرسان رشد این سلولها را متوقف کنند. آنها همچنین میتوانند به سیستم ایمنی پیام نابودی آنها را فرستاده و یا پروتئین آنها را بهگونهای تغییر دهند که آنها از بین بروند.
هورمون درمانی Hormone Therapy : این روش که درمان غدد درونریز هم نامیده میشود سرطانیهایی که از هورمون استفاده میکنند را هدف قرار میدهند و به دو صورت عمل میکنند: از تولید هورمون در بدن جلوگیری کرده و یا شیوه عملکرد هورمون را تغییر میدهند. میتوانید آن را بهصورت قرص یا آمپول دریافت کنید. گاهی اوقات لازم است عضوهای هورمون ساز مانند تخمدان و بیضه را خارج کنید. پزشکان این روش را کنار درمانهای دیگر استفاده میکنند تا پیش از جراحی یا درمان تومورها کوچک شوند و یا سلولهای سرطانی که به نقاط دیگر بدن گسترش یافتهاند را از بین ببرند. این روش احتمال بازگشت سرطان را کاهش میدهد.
ژندرمانی Gene Therapy : این درمان با کمک حامل مخصوص مانند یک ویروس، RNA یا DNA را به سلولهای زنده منتقل میکند. پزشک ممکن است برخی از سلولها را خارج کرده و ماده ژنتیکی را در آزمایشگاه در آن قرار دهد و یا مستقیماً حامل را در اختیارتان قرار دهد. سپس سلولهای تغییر دادهشده میتوانند سلولهای سرطانی را از بین برده، رشدشان را متوقف نموده و یا به سلولهای سالم کمک کنند تا بهتر با سلولهای سرطانی مبارزه نمایند. این روش در حال حاضر بهصورت عمده استفاده نمیشود.
ایمونوتراپی Immunotherapy : این روش درمان بیولوژیک یا بیوتراپی از سیستم ایمنی بدن بیمار برای مبارزه با سرطان مبارزه میکند. بنابراین یا سیستم ایمنی تقویت شده و یا سلولهای سرطانی مشخص میشوند تا سیستم ایمنی بتواند به راحتی ان را تشخیص داده و از بین ببرد. میتوانید این روش را بهصورت قرص، تزریق وریدی، کرم مالشی روی پوست و یا برش پوستی دریافت کنید. انواع ایمونوتراپی عبارتند از :
- مهارکنندههای کنترل ایمنی Immune checkpoint inhibitors داروهایی هستند که از سیستم ایمنی جدا شده تا سلولهای ایمنی را یافته و به آنها حمله کنند.
- واکسنهای سرطان Cancer vaccines باعث میشوند که سیستم ایمنی علیه سرطان واکنش نشان داده تا بدنتان بتوانند بهتر به آنها حمله کنند.
- آنتیبادیهای مونوکلونال Monoclonal antibodies در آزمایشگاه ساخته میشوند تا همانند آنتیبادیهای بدن کار کنند. آنها سلولهای سرطانی را مشخص میکنند تا سیستم ایمنی به آنها حمله کند. این روش میتواند در کنار شیمیدرمانی و پرتودرمانی سلولهای سرطانی استفاده شود.
انتقال سلول تغییر شکل دادهشده ACT) Adoptive Cell Transfer) این یک روش ایمونوتراپی شامل ژندرمانی است. پزشکان سلولهای ایمنی را از خون گرفته، با افزودن ژن آنها را تغییر داده تا بهتر بتوانند سلولهای سرطانی را تشخیص داده و از بین ببرند. آنها حجم زیادی از این سلولها را در آزمایشگاه پرورش داده و در بدنتان کشت میکنند. در حال حاضر تنها روش تأییدی درمان CAR T نام دارد. این روش میتواند برای درمان کودکان و جوانانی که بهنوعی سرطان خون به نام لوسمی حاد لنفاوی مبتلا هستند که به روشهای دیگر پاسخ نمیدهد، مفید باشد.
درمان جدید بیماری پارکینسون
اگر چه بیماری پارکینسون بیشتر در افراد مسن بروز میکند، اما گاهی اوقات بزرگسالان جوانتر نیز به آن مبتلا میشوند. علائم پارکینسون ناشی از تخریب تدریجی سلولهای عصبی موجود در بخشی از وسط مغز هستند که حرکات بدن را کنترل میکنند. معمولاً اولین نشانههای بیماری، که به سختی قابل تشخیص هستند عبارتند از احساس ضعف یا خشکی در یک دست یا پا، یا لرزش خفیف یک دست در هنگامی که در بیحرکت است. در نهایت، لرزش شدیدتر شده و گسترش مییابد، عضلات خشکتر شده، حرکات کندتر میشوند و تعادل و هماهنگی به تدریج از بین میرود. معمولاً با پیشرفت بیماری، افسردگی، مشکلات شناختی و سایر مشکلات روانی یا عاطفی بروز میکنند.
معمولاً بیماری پارکینسون بین سنین ۵۰ تا ۶۵ سال بروز میکند، و تقریباً ۱% از افراد این گروه سنی را به خود مبتلا میکند؛ این بیماری در مردان کمی بیشتر از زنان شایع است.
مراحل بروز بیماری پارکینسون
مرحله یک: در طول این فاز از بیماری، شخص معمولاً دچار علائم خفیفی مانند لرزش در یکی از دستها یا پاها میشود. در این مرحله، عموماً خانواده و دوستان میتوانند تغییرات ناشی از پارکینسون مانند اشکال در وضعیت قرارگیری بدن، عدم تعادل و حالات غیرطبیعی چهره را تشخیص دهند.
مرحله دو: در مرحله دوم، علائم شخص دو طرفه بوده و دست و پاهای هر طرف بدن را درگیر میکنند. معمولاً شخص برای راه رفتن یا حفظ تعادل با مشکلاتی روبهرو شده و ناتوانی او در انجام کارهای جسمانی به شکل طبیعی آشکارتر میشود.
مرحله سه: علائم بیماری پارکینسون در مرحله سوم نسبتاً شدید بوده و شامل ناتوانی در راه رفتن به شکل طبیعی یا ایستادن میشوند. در مرحله سه، حرکات شخص به شکل قابل توجهی کُند میشوند.
مرحله چهار: در این مرحله علائم پارکینسون شدت مییابند. ممکن است شخص هنوز هم بتواند راه برود، اما اغلب این راه رفتن محدود بوده، و غالباً خشکی عضلات و برادی کینزیا (کُندشدن حرکت) در بیمار قابل مشاهده است. در طول این مرحله، اکثر بیماران نمیتوانند امور روزانه خود را انجام داده و معمولاً نمیتوانند بدون کمک دیگران زندگی کنند. درعینحال، در این مرحله لرزشهای مراحل قبلی، به دلایلی نامعلوم، کاهش یافته یا رفع میشوند.
مرحله پنج: در مرحله پنجم، معمولاً بیمار نمیتواند از خود مراقبت کرده و قادر به راه رفتن یا ایستادن نیست. عموماً، بیماران در مرحله پنج به یک پرستار تمام وقت نیاز دارند.
علت بروز پارکینسون
تحقیقات مختلفی در مورد علت بیماری پارکینسون شده است با این حال به طور قطع در مورد علت بیماری پارکینسون به نتیجهی مشخصی نرسیدهاند. با این حال مشخص است که سلولهای مغز بیمار مبتلا به پارکینسون در اثر این بیماری دچار اختلال میشود. حرکات بدن توسط بخشی از مغز به نام بازال گانگلیا تنظیم میشوند، که سلولهای آن به مقادیر متعادلی از دو ماده به نامهای دوپامین و استیلکولین نیاز دارند، که هر دو در انتقال تکانههای عصبی نقش دارند. در مبتلایان به پارکینسون سلولهای تولیدکننده دوپامین به تدریج از بین میروند، که این باعث بههمخوردن تعادل این دو انتقالدهنده عصبی میشود. محققان معتقدند که در برخی موارد، ژنتیک در این تخریب سلولی نقش دارد. در موارد نادری، بیماری پارکینسون میتواند ناشی از یک عفونت ویروسی یا قرار گرفتن در معرض سموم محیطی مانند حشرهکشها، مونواکسید کربن یا منگنز فلزی باشد. اما در اکثر موارد علت بیماری پارکینسون ، مشخص نیست.
اگر چه درمان صددرصد برای بیماری پارکینسون وجود ندارد اما روش های متفاونی وجود دارد که با کمک به سلول های تحلیل رفته مغز، روند بیماری را کند و علائم آن را در فرد مبتلا کاهش میدهند .درمان های برای بیماری پارکینسون شامل موارد زیر میشوند:
• ورزش و فیزیوتراپی
• طب سوزنی
• TMS
•تحریک عمقی مغز Deep Brain Stimulation
• داروها
تحریک عمقی مغز Deep Brain Stimulation
یک عمل جراحی است که از آن برای چندین مورد از علائم عصبی ناتوانکننده، مانند تومور، سفتی عضلات، خشکی، کندی حرکت و مشکلات راه رفتن استفاده میشود. در این روش یک الکترود در عمق مغز، یعنی جایی که حرکت کنترل میشود، قرار میگیرد. وسیلهای شبیه به دستگاه تنظیم ضربان قلب (محرک عصبی)، که مقدار تحریک القا شده توسط الکترود را کنترل میکند، زیر پوست قسمت بالای سینه قرار میگیرد. سیم دستگاه از زیر پوست عبور داده شده و محرک عصبی را به الکترود متصل میکند. تکانههای الکتریکی ارسال شده از محرک عصبی، از طریق سیم و سپس الکترود به مغز انتقال مییابند. آنها با آن دسته از سیگنالهای الکتریکی که باعث علائم بیماری میشوند تداخل یافته و آنها را مسدود میکنند.
عموماً از تحریک عمقی مغز برای بیمارانی استفاده میشود که در مراحل پیشرفته بیماری بوده و به خوبی به درمانهای دارویی پاسخ نمیدهند.
پیوند مغز استخوان
پیوند مغز استخوان در ترکیه | راهنمای کامل برای بیماران بینالمللی
پیوند مغز استخوان یکی از پیشرفتهترین روشهای درمانی در حوزه آنکولوژی مدرن است که برای بسیاری از بیماران مبتلا به سرطان خون، لوسمی، لنفوم و برخی بیماریهای نادر خونی، آخرین و مؤثرترین گزینه درمانی به شمار میرود.
ترکیه در سالهای اخیر به یکی از مقاصد اصلی توریسم درمانی در حوزه پیوند مغز استخوان تبدیل شده است. بیمارستانهای پیشرفته این کشور با استانداردهای اعتباربخشی JCI، تیمهای متخصص بینالمللی، و هزینههای رقابتی، هر ساله هزاران بیمار از ایران، کشورهای عربی، اروپا و آسیای مرکزی را پذیرش میکنند.
پیوند مغز استخوان چیست؟
مغز استخوان بافت اسفنجی درون استخوانهاست که مسئول تولید سلولهای خونی است. این سلولها شامل گلبولهای قرمز (حامل اکسیژن)، گلبولهای سفید (سیستم ایمنی) و پلاکتها (انعقاد خون) میشوند.
در بیماریهایی مانند لوسمی، لنفوم، مالتیپل میلوما یا برخی اختلالات ارثی، مغز استخوان آسیب میبیند یا سلولهای معیوب تولید میکند. پیوند مغز استخوان با جایگزین کردن این سلولهای بیمار با سلولهای سالم، بازسازی سیستم خونساز بدن را هدف قرار میدهد.
امروزه اصطلاح دقیقتر برای این روش پیوند سلول بنیادی خونساز (Hematopoietic Stem Cell Transplantation – HSCT) است، زیرا در بیشتر موارد، سلولهای بنیادی از خون محیطی برداشت میشوند، نه مستقیماً از مغز استخوان.
انواع پیوند مغز استخوان
انتخاب نوع پیوند بستگی به نوع بیماری، مرحله آن، سن بیمار و دسترسی به دهنده مناسب دارد. پزشک متخصص آنکولوژی پس از ارزیابی کامل، بهترین گزینه را تعیین میکند.
۱. پیوند اتولوگ (Autologous Transplant)
در این روش، سلولهای بنیادی از خود بیمار برداشت و پس از دریافت کموتراپی با دوز بالا، دوباره به بدن بازگردانده میشوند. این نوع پیوند معمولاً برای بیماران مبتلا به لنفوم هوچکین، لنفوم غیرهوچکین و مالتیپل میلوما توصیه میشود.
مزیت اصلی پیوند اتولوگ، خطر پایین رد پیوند است، چون سلولها متعلق به خود بیمار هستند.
۲. پیوند آلوژنیک (Allogeneic Transplant)
در این روش، سلولهای بنیادی از یک دهنده سالم — معمولاً یکی از اعضای خانواده یا دهنده غیرخویشاوند با تطابق HLA مناسب — دریافت میشود. این روش برای درمان لوسمی حاد، سندروم میلودیسپلاستیک (MDS) و برخی بیماریهای ارثی خون کاربرد دارد.
پیوند آلوژنیک پیچیدهتر است و نیاز به پایش دقیقتر دارد، اما در بسیاری از موارد اثر ضدسرطانی قویتری (اثر Graft-versus-Leukemia) ایجاد میکند.
۳. پیوند هاپلوآیدنتیکال (Haploidentical Transplant)
این روش نسبتاً جدیدتر امکان استفاده از دهندهای را فراهم میکند که تنها ۵۰٪ تطابق HLA با بیمار دارد — معمولاً پدر، مادر یا فرزند. پیشرفتهای اخیر در پروتکلهای دارویی، این روش را ایمنتر و دردسترستر کرده است.
چه بیماریهایی با پیوند مغز استخوان درمان میشوند؟
پیوند سلول بنیادی برای طیف گستردهای از بیماریهای خونی و برخی تومورهای جامد مورد استفاده قرار میگیرد:
- لوسمی حاد لنفوبلاستیک (ALL)
- لوسمی حاد میلوئیدی (AML)
- لوسمی مزمن میلوئیدی (CML)
- لنفوم هوچکین و غیرهوچکین
- مالتیپل میلوما
- سندروم میلودیسپلاستیک (MDS)
- آنمی آپلاستیک
- بیماری داسی شکل (Sickle Cell Disease)
- تالاسمی ماژور
- نقصهای ایمنی ارثی
مراحل انجام پیوند مغز استخوان
فرآیند پیوند مغز استخوان یک مسیر چندمرحلهای است که از ارزیابی اولیه تا دوره نقاهت کامل ادامه دارد. آشنایی با این مراحل به بیماران کمک میکند تا با آمادگی بیشتری این مسیر را طی کنند.
مرحله اول: ارزیابی و آمادگی
پیش از پیوند، تیم پزشکی ارزیابی جامعی شامل آزمایشهای خون، بررسی عملکرد اعضا، تستهای HLA تایپینگ (در پیوند آلوژنیک) و تصویربرداری پزشکی انجام میدهد.
مرحله دوم: رژیم آمادهسازی (Conditioning)
در این مرحله، با استفاده از شیمیدرمانی با دوز بالا و گاهی پرتودرمانی، سلولهای بیمار مغز استخوان از بین میروند و فضا برای سلولهای پیوندی فراهم میشود. این مرحله حدود ۵ تا ۱۰ روز طول میکشد.
مرحله سوم: انتقال سلولهای بنیادی
سلولهای بنیادی از طریق سرم وریدی (مشابه تزریق خون) به بیمار منتقل میشوند. این فرآیند معمولاً کمتر از یک ساعت طول میکشد.
مرحله چهارم: دوره انگرافتمان (Engraftment)
طی ۱۴ تا ۲۸ روز پس از پیوند، سلولهای بنیادی در مغز استخوان مستقر شده و شروع به تولید سلولهای خونی جدید میکنند. در این دوره بیمار در بخش عفونی ایزوله نگهداری میشود.
مرحله پنجم: نقاهت و پایش
پس از ترخیص، بیمار معمولاً ۳ تا ۶ ماه تحت پایش نزدیک پزشکی قرار دارد. در بیماران بینالمللی، بیمارستانهای ترکیه پروتکلهای پیگیری از راه دور (Telemedicine) را هم ارائه میدهند.
پیوند مغز استخوان در ترکیه | چرا بیماران بینالمللی این مقصد را انتخاب میکنند؟
ترکیه در دهه گذشته سرمایهگذاری قابل توجهی در زیرساختهای آنکولوژی انجام داده است. ترکیبی از تخصص پزشکی بالا، هزینه مناسب و موقعیت جغرافیایی مطلوب برای بیماران از کشورهای فارسیزبان، ترکیه را به گزینهای جذاب تبدیل کرده است.
استانداردهای بینالمللی
بسیاری از مراکز پیوند مغز استخوان در ترکیه دارای اعتباربخشی JCI (Joint Commission International) هستند — بالاترین استاندارد بینالمللی بیمارستانی. این مراکز همچنین عضو شبکههای اروپایی پیوند سلول بنیادی (EBMT) هستند.
تیمهای متخصص چندزبانه
بیمارستانهای معتبر ترکیه دارای تیمهای مترجم و هماهنگکننده بیمار بینالمللی به زبانهای فارسی، عربی، روسی و انگلیسی هستند. این موضوع نگرانیهای ارتباطی بیماران ایرانی را به حداقل میرساند.
هزینه رقابتی
هزینه پیوند مغز استخوان در ترکیه در مقایسه با کشورهای اروپای غربی یا آمریکای شمالی به طور قابل توجهی پایینتر است — در حالی که کیفیت پزشکی در سطح مشابهی قرار دارد. این تفاوت هزینه برای بیماران بینالمللی که هزینه سفر و اقامت هم دارند، اهمیت ویژهای دارد.
دسترسی جغرافیایی
پروازهای مستقیم متعدد بین تهران، مشهد، اصفهان و شهرهای اصلی ترکیه (استانبول، آنکارا، ازمیر)، سفر برای بیماران ایرانی را نسبتاً ساده میکند.
مراکز پیشرفته پیوند مغز استخوان در ترکیه
ترکیه دارای چندین مرکز تخصصی آنکولوژی در سطح بینالمللی است. این مراکز معمولاً دارای بخشهای اختصاصی HSCT، اتاقهای ایزوله با فیلتراسیون HEPA، و تیمهای متخصص خونشناسی با تجربه بینالمللی هستند.
هنگام انتخاب بیمارستان، نکات زیر را در نظر بگیرید:
- تعداد پیوندهای انجامشده سالانه در مرکز
- نرخ موفقیت پیوند در بیماری مشابه شما
- دسترسی به بانک دهنده بینالمللی (BMDW, NMDP)
- امکانات ویژه بیماران بینالمللی
- پروتکل پیگیری از راه دور پس از بازگشت به کشور
توجه: آسماسیر میتواند شما را با مراکز معتبر مجهز به این استانداردها آشنا کرده و فرآیند انتخاب را تسهیل کند.
اطلاعات پزشکی بهروز ۲۰۲۶ — پیشرفتهای اخیر در پیوند مغز استخوان
حوزه پیوند سلول بنیادی در سالهای اخیر شاهد تحولات قابل توجهی بوده است که امید به زندگی بیماران را به طور معناداری افزایش داده است.
ایمنیدرمانی (Immunotherapy) پیش و پس از پیوند
ترکیب پیوند مغز استخوان با داروهای ایمنیدرمانی مثل داروهای مهارکننده چکپوینت (Checkpoint Inhibitors) و سلولدرمانی CAR-T در پروتکلهای مختلف مورد بررسی قرار گرفته و نتایج امیدبخشی به خصوص در لنفومهای مقاوم نشان داده است.
بهبود مدیریت بیماری پیوند علیه میزبان (GvHD)
یکی از چالشهای مهم پیوند آلوژنیک، بیماری GvHD است که در آن سلولهای ایمنی دهنده به بافتهای بدن بیمار حمله میکنند. داروهای جدیدی مانند Ruxolitinib و Belumosudil در مدیریت GvHD مزمن نتایج بهتری نسبت به روشهای قدیمی نشان دادهاند و در بسیاری از مراکز ترکیه در دسترس هستند.
کاهش سمیت رژیم آمادهسازی با شدت کاهشیافته (RIC)
رژیمهای آمادهسازی با شدت کاهشیافته (Reduced Intensity Conditioning – RIC) امکان انجام پیوند را برای بیماران مسنتر و کسانی که بیماریهای زمینهای دارند فراهم کرده است. این پیشرفت دامنه بیمارانی که میتوانند از پیوند بهرهمند شوند را گسترش داده است.
پیوند سلول بنیادی از بند ناف (Cord Blood Transplant)
در مواردی که دهنده مناسب پیدا نمیشود، سلولهای بنیادی بند ناف نوزادان میتوانند به عنوان منبع جایگزین مورد استفاده قرار گیرند. بانکهای بند ناف بینالمللی در دسترس مراکز معتبر ترکیه هستند.
دوره نقاهت پس از پیوند مغز استخوان
بهبودی پس از پیوند یک فرآیند تدریجی است. بیشتر بیماران بینالمللی حداقل ۶۰ تا ۱۰۰ روز را در ترکیه سپری میکنند تا پایش دقیق اولیه انجام شود.
چه انتظاراتی باید داشته باشید؟
- هفتههای اول: خستگی شدید، ریزش مو، حساسیت به عفونت — بیمار در اتاق ایزوله است.
- ماه اول: کنترل دقیق آزمایشهای خون، پیشگیری از عفونت با داروهای ضدقارچ و ضدویروس.
- ماه دوم تا ششم: بازسازی تدریجی سیستم ایمنی، کاهش داروهای سرکوبکننده ایمنی (در پیوند آلوژنیک)، پایش علائم GvHD.
- سال اول: مراقبتهای تخصصی، واکسیناسیون مجدد، ارزیابی پاسخ به درمان.
بیمارستانهای ترکیه معمولاً برنامهریزی ترخیص و پیگیری از راه دور با هماهنگی پزشک بیمار در کشور مبدأ را ارائه میدهند.
خدمات ویژه برای بیماران بینالمللی
مراکز معتبر پیوند مغز استخوان در ترکیه معمولاً خدمات جامعی برای بیماران خارجی ارائه میدهند که شامل موارد زیر میشود:
- هماهنگکننده اختصاصی بیمار بینالمللی
- خدمات ترجمه پزشکی (فارسی، عربی، روسی)
- کمک در اخذ ویزای درمانی ترکیه
- هماهنگی اقامت نزدیک بیمارستان برای همراهان
- ارتباط پزشکی با متخصصان کشور مبدأ بیمار
- تلهمدیسین برای پیگیری پس از بازگشت
چطور آسماسیر میتواند کمک کند؟
آسماسیر با بیش از یک دهه تجربه در حوزه توریسم درمانی، کنار بیماران ایرانی و فارسیزبان بوده است. ما یک آژانس توریسم درمانی نیستیم — ما یک راهنمای مستقل هستیم که بر اساس نیاز پزشکی شما، بهترین مراکز را معرفی میکنیم.
اگر یا یکی از عزیزانتان به پیوند مغز استخوان نیاز دارید، با ما تماس بگیرید. ما پرونده پزشکی شما را بررسی کرده، گزینههای مناسب را ارزیابی میکنیم و در طول مسیر درمان همراه شما خواهیم بود.
مشاوره اولیه رایگان است.
[دکمه: درخواست مشاوره رایگان] [دکمه: ارسال پرونده پزشکی]
تفاوت سایبرنایف و گامانایف
تفاوت های سایبرنایف با گامانایف
تکنولوژی روباتیک سایبرنایف دارای مزیتهای بسیاری در مقایسه با گامانایف است. تفاوت اصلی و اساسی این دو سیستم در تولید نوع و روش تابیدن اشعه است. گامانایف اشعه های تولیدی را از طول عمر کبالت میسازد و اشعه تولیدی در سایبرنایف از جنس اشعه ایکس است. همچنین گامانایف دارای چند منبع تولید است در حالی که سایبرنایف تنها با استفاده از یک شتاب دهنده خطی اشعه را به صورت دقیق تر و تیزتری به تومور سرطانی میتاباند.
چند تفاوت اصلی سایبرنایف و گامانایف
1. گـامـانـایـف بـه طور انحصاری برای درمان تومورهای مغزی استفاده میشود که غیرقابل جراحی اند ؛ در حالی که تکنولوژی سایبرنایف تنها محدود به درمان تومورهای مغزی نمی شود و برای درمان توده های سرطانی در کل بدن و حتی قسمت های متحرک بدن (مثلا سرطان ریه که با تنفس عادی در حال حرکت است) کاربرد دارد.
2. در حالی که گامانایف برای تابش اشعه از 201 منبع کبالت استفاده میکند ، سایبرنایف تنها با استفاده از یک پرتو انرژی فوتون ، انرژی را به بازوی روباتیک خود منتقل میکند (یک منبع شتاب دهنده خطی). اشعه ایکس چند مگاولتی سایبرنایف چهار برابر قوی تر از انرژی کبالت مورد استفاده در گامانایف است.
3. سیستم گامانایف یک سیستم وابسته به فرم خاصی است ؛ در حالی که سایبرنایف یـک سیستـم انعطاف پذیر است. یعنی در سیستم سایبرنایف با یک یا در صورت نیاز چند جلسه درمان انجام میگیرد که اجازه میدهد تا ایمنی بیمار را بیشتر در نظر گرفته ، میزان دز اشعه را با توجه به شرایط بیمار تغییر دهد.
4. در درمان با سایبرنایف نیازی به پیچ کردن قالب سر (برای ثابت نگهداشتن سر) بر روی پیشانی نیست. به همین دلیل در طول درمان بیمار سردرد ، آسیب دیدگی پیشانی ، حالت تهوع و خطر عفونت در محل پیچ شده نخواهد داشت. در گامانایف قالب سر حتماً باید نصب شود.
5. به دلیل اندازه کوچک کولیماتورهای درون گامانایف ، امکان آسیب بافت های حیاتی در طول تابش اشعه وجود خواهد داشت و همچنین اندازه کوچک کولیماتورها محدوده درمانی توده های کمتر از 3 تا 4 سانتی متر را برای گامانایف ایجاد میکند و تومورهای بزرگتر توسط این روش قابل درمان نیستند. در حالی که در سایبرنایف به دلیل دقت بالای دستگاه و تابش اشعه به صورت بسیار تیز ، بافت های حیاتی آسیب نخواهد دید و محدودیتی در اندازه توده برای درمان نخواهد داشت.
6. تکنولوژی سایبرنایف حداقل چهل سال جدیدتر از تکنولوژی گامانایف است.
توریسم درمانی
علی رغم توانمندی های سیستم بهداشت درمان و وجود پزشکان متخصص و کادر مراقبتی متبحر در کشور عزیزمان ایران ، این واقعیت انکار ناپذیر نیز وجود دارد که در برخی موارد به دلیل محدودیت ها ی بین المللی و یا مالی در کشور ایران، تکنولوژی های مدرن درمانی نظیر سیستم های تشخیصی و درمانی در تشخیص و درمان سرطان، جراحی های روبوتیک و دارو های خاص نیز در ایران در دسترس نمی باشد فلذا ضرورت دارد بیماران به خارج از کشور اعزام گردند. همچنین گاهی قیمت های رقابتی کم هزینه تر و با کیفیت خدمات درمانی با استاندارد های جهانی و یا جدیدتر ، و یا به دلیلتوانمندی مالی ، بیمار و همراهان وی را برای اعزام به خارج از کشور و دریافت خدمات درمانی و مراقبتی مناسب و استاندارد و با کیفیت ، ترغیب می کند.
در همین راستا و با هدف ایجاد تسهیلات توریسم درمانی برای هموطنان ارجمند، ، مدیران این شرکت با حضور در مجامع و نمایشگاههای مدیکال توریسم در کشورهای مختلف منجمله ترکیه ، هند ، تایلند ، روسیه و فرانسه ، ضمن بازدید مستقیم از مراکز درمانی دیگر کشورها ، با برخی از بیمارستانها و مراکز معتبر در این کشورها قرارداد همکاری در زمینه مدیکال توریسم , و اعزام بیمار به خارج از کشور منعقد نموده است. در حال حاضر اعزام بیماران جهت درمان در زمینه انواع سرطان ها منجمله سرطان ریه و کبد، انواع تومرهای خوش خیم و بدخیم مغزی نظیر مننژیوم ها و گلیوبلاستوما، ، و استفاده از تکنولوژی های پیشرفته نظیر گامانایف، سایبر نایف، ام آر لیناک و همپنین رادیوتراپی های پیشرفته در صدر نیاز های متقاضیان مدیکال توریسم ایران شرکت اسما سیر قرار دارد .
ما در شرکت اسماسیر خدمات مرتبط با پذیرش و اعزام بیماران به بیمارستان های خارج از کشور را بصورت رایگان و به شرح زیر انجام میدهیم:
1- مشاوره اولیه پزشکی و تشکیل پرونده پزشکی
2- دریافت نظربه تخصصی از بیمارستان های خارج از کشور
3- اخذ پذیرش و رزرو نوبت ویزیت و بستری در بیمارستان
4- تنظیم برنامه سفر و پرواز و ترانسفر بیمار با آمبولانس هوایی و زمینی
5- ارائه خدمات رزرواسیون هتل و ترانسفر های فرودگاهی
6- همراهی مترجم فارسی زبان در مرکز درمانی
7- فالوآپ و پیگیری وضعیت درمانی بیمار در بیمارستان و پس از ترخیص
8- مذاکره برای اخذ تخفیف در هزینه های درمانی
از طرف دیگر ، شرکت اسما سیر ، مراکز درمانی معتبر و مجاز داخل کشور را نیز ارزیابی و شناسایی نموده و در جهت ترغیب بیماران خارجی به حضور در ایران و استفاده از خدمات درمانی مراکز ایرانی در جهت توسعه صنعت توریسم درمانی در ایران نیز فعالیت می کند. در ایران این فعالیت بعنوان " تسهیل گری خدمات گردشگری سلامت " نامگذاری شده و مجوز مربوطه صادر می گردد و شرکت اسما سیر در این زمینه نیز افتخار فعالیت ملی دارد.
Whatsapp Premium
دسترسی سریع
تماس با ما
آدرس : تهران ، خیابان شریعتی ، پائین تر از تقاطع بهار شیراز
پلاک ۴۱۹، طبقه سوم واحد ۱۰، کد پستی ۱۶۱۳۹۸۳۱۳۴
ایمیل : asmaseir@gmail.com , info@asmaseir.com
تلفن : ۷۷۵۱۵۰۱۳ ۲۱ ۹۸+
۷۷۵۱۵۰۹۳ ۲۱ ۹۸+
تلگرام : ۹۳۷۲۳۳۳۵۹۹ ۹۸+
--------------------------------------------